Cuál es tu diagnóstico? Una mujer de 57 años se presentó al departamento de emergencias quejándose de dolor de cabeza, náuseas y vómitos.
Ver todos los detalles del caso aquÃ:
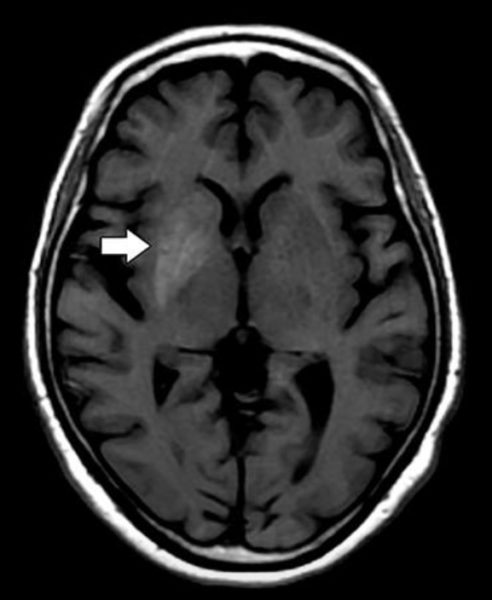
El historial médico relevante incluyó hipertensión y diabetes tipo 2 dependiente de insulina con cumplimiento médico deficiente a inexistente durante el año anterior. Los dolores de cabeza fueron intermitentes por el informe del paciente, acompañado de una pérdida de coordinación informada en la extremidad superior izquierda. La revisión de los sistemas fue positiva para la dismetrÃa leve en la extremidad superior izquierda. Los niveles de glucosa en sangre se elevaron a 574 mg / dl, pero los hallazgos secundarios de laboratorio fueron negativos para la cetoacidosis diabética. Se inició la presión arterial, el control de la glucosa y el cuidado de apoyo. La sintomatologÃa del paciente se normalizó con la atención de apoyo y el corto curso hospitalario y el alta subsecuentes transcurrieron sin incidentes.
DIAGNOSTICO ???
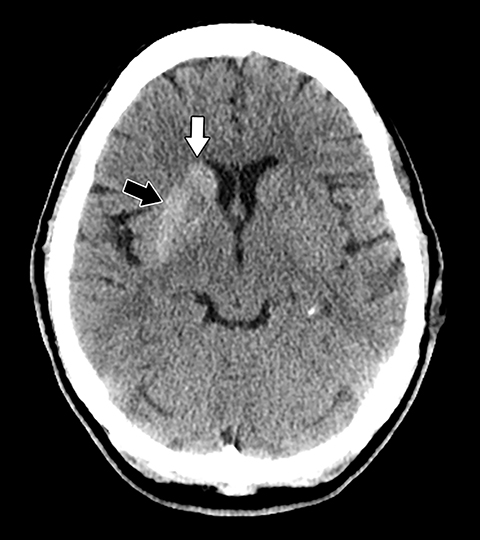
No se observa ningún efecto de masa sobre el ventrÃculo adyacente, y las caracterÃsticas de imagen respetan los confines anatómicos esperados de los núcleos implicados sin una marcada distorsión para sugerir una hemorragia. Además, la unilateralidad serÃa atÃpica para la calcificación distrófica secundaria a cambios senescentes, enfermedad metabólica o lesión anóxica / global previa.
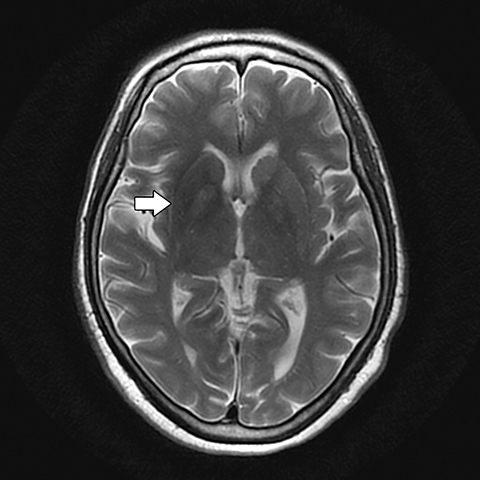
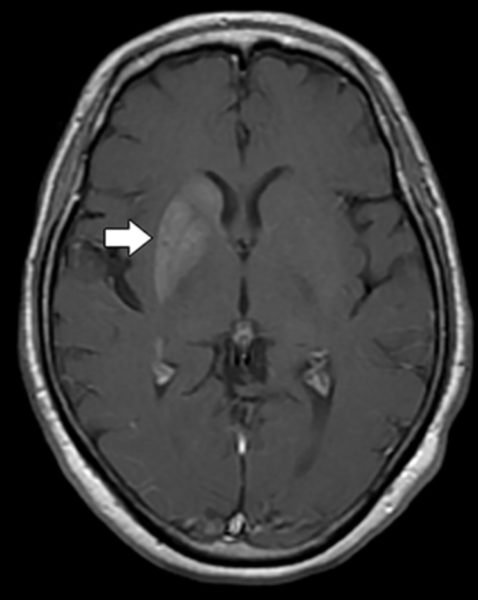




RESULTADOS DE LA IMAGEN
La TC craneal sin contraste obtenida al ingreso fue negativa para hemorragia o masa focal. Sin embargo, el escaneo demostró un aumento leve de la densidad dentro de los ganglios basales derechos, involucrando los núcleos caudado y lentiforme y, en menor medida, el globo pálido (Figura 1). Posteriormente, se realizó una resonancia magnética craneal, demostrando la correspondiente señal T1 incrementada y la señal T2 mÃnimamente disminuida dentro del corpus derecho del cuerpo estriado y el globo pálido. La mejora del contraste, la restricción de la difusión y el efecto de la masa estuvieron notablemente ausentes (Figuras 2-5).
DIAGNÓSTICO
La historia clÃnica de un control glucémico deficiente, dismetrÃa y pérdida de coordinación dentro de la extremidad superior izquierda junto con los hallazgos de imagen caracterÃsticos de la hiperdensidad de los ganglios basales contralaterales en la TC y la hiperintensidad en las imágenes potenciadas en T1 son caracterÃsticas para el diagnóstico de hemicofalia hemicobólica inducida por hiperglucemia no cetósica (NKHH).
La unilateralidad de la participación serÃa atÃpica para la microcalcificación, la enfermedad de Wilson o la deposición excesiva de manganeso. Además, la hemorragia se excluyó por la ausencia de cambios de señal de soporte en la RM y la conformación cercana de los hallazgos a los lÃmites anatómicos de los núcleos de los ganglios basales, respetando las cápsulas internas y externas circundantes y sin efecto de masa.
DISCUSIÓN
Hemizorea-hemibalismo es un raro trastorno de movimiento hipercinético caracterizado por movimientos involuntarios y no rÃtmicos unilaterales continuos de una o ambas extremidades. 1 Aunque el infarto de ganglios basales representa la mayorÃa de los casos, la hiperglucemia incontrolada y prolongada ahora representa la segunda etiologÃa más común, designada por los acrónimos clÃnicos NKHH (hemizorea-hemibalismo no cetósico) o HIHH (hemicibarea-hemibalismo inducido por hiperglucemia). 2 Los diabéticos ancianos tipo II con bajo cumplimiento médico representan la mayor cohorte de pacientes, con una leve predilección demográfica asiática y femenina descrita en la literatura. 3 sintomatologÃa clÃnica puede variar ampliamente en severidad y tiende a disminuir rápidamente y normalizar con la restauración de control de la glucosa, aunque de vez en cuando el curso puede ser más prolongado, que duran semanas o meses. Además del control de la glucosa, la terapia farmacológica con medicamentos neurolépticos ha demostrado utilidad comprobada cuando es necesario. 4
Las caracterÃsticas de imagen son relativamente caracterÃsticas, tipificadas por el aumento de la intensidad de la señal T1 en la RM dentro de los ganglios basales contralateral a la extremidad sintomática. Hay una predilección por la participación del putamen. En raras ocasiones, se puede observar una participación bilateral. El efecto de masa está conspicuamente ausente, y la señal cambia estrechamente conforme a los lÃmites anatómicos del globo pálido, caudado y putamen. Se puede observar un ligero acortamiento T2 correspondiente. 2,5 La pérdida de señal en el eco de gradiente y en la imagen ponderada de susceptibilidad se ha informado de manera incoherente, asà como la restricción de la difusión. 5,6 La mejora del contraste suele ser mÃnima o inexistente. La TC 7 demuestra un aumento correlativo de la densidad dentro de los ganglios basales afectados, una vez más de distribución unilateral y contralateral a la extremidad afectada. 5
La etiologÃa neuroanatómica subyacente al patrón de imagen ha sido fuente de cierta controversia. Aunque recientes informes histológicos apoyan el acortamiento de T1 debido a un mayor contenido de proteÃna citoplásmica dentro de astrocitos gemistocÃticos reactivos, probablemente precipitados por lesión hiperosmolar e hiperviscosidad microcirculatoria potencial, otros cofactores probablemente subyacerÃan a los cambios de densidad en la TC. 8 Se cree que el agotamiento del ácido gamma-aminobutÃrico (GABA), un neurotransmisor inhibidor primario dentro de los ganglios basales junto con la hiperglucemia no cetótica, puede explicar los movimientos cinéticos coreiforme y balÃstico, aunque aún no se ha explicado la implicación unilateral tÃpica. 2,8
Las consideraciones diagnósticas diferenciales para el aumento de la señal T1 dentro de los ganglios basales incluyen la microcalcificación precoz, ya sea senescente, derivada metabólicamente o distrófica de la sustancia gris anóxica profunda anterior, lesión tóxica o hipoglucémica o enfermedad de Fahr. La hiperdensidad en la TC también podrÃa esperarse correspondientemente dependiendo del grado de mineralización. 9 Además, la deposición de manganeso excesiva en relación con la encefalopatÃa hepática crónica o nutrición parenteral total, asà como la enfermedad de Wilson, se puede presentar con acortamiento T1 y hiperintensidad ganglios basales. 10 Sin embargo, un factor discriminador clave es la implicación tÃpicamente bilateral observada con las entidades enumeradas anteriormente, en contraste con los cambios unilaterales asimétricos y clásicos observados en NKHH. 11
CONCLUSIÓN
Aunque es raro, el sÃndrome clÃnico de hemizorea-hemibalismo junto con hiperglucemia muestra caracterÃsticas de imagen relativamente caracterÃsticas tipificadas por aumento unilateral de la densidad dentro del putamen y, en una extensión secundaria, núcleo caudado y globo pálido, acompañado de acortamiento de T1 e hiperintensidad en la RM. Las caracterÃsticas clÃnicas varÃan en severidad, generalmente disminuyendo rápidamente con la restauración del control de la glucosa. La familiaridad con las caracterÃsticas de imagen puede permitirle al radiólogo interpretar primero sugerir el diagnóstico clÃnico correcto y agilizar la atención oportuna y apropiada del paciente.